

うちの子、「胸がドキドキすることがある」って言うから病院を受診させたら、「上室頻拍」って言われたんです。
これって何ですか?怖い病気ですか?運動はしても大丈夫ですか?治療は必要ですか…??

お子さんが動悸を訴えていて、難しい名前の病名がついたんですね。親御さんとしては、とても心配ですよね。
ここでは、上室頻拍について詳しく説明していきますね。
あわせて、正常な心臓(心臓の中の電気の流れ)を読むと、より理解が深まります。
【ざっくりと!】
<上室頻拍とは?>
・上室:心臓の中で、「心室よりも上」の部分(洞結節、心房、房室結節)のこと。ここが原因の不整脈ですよ、ということを意味します。
・頻拍:心臓の収縮/拡張のリズムが、通常よりも異常に速くなることを言います。突然胸がドキドキして、突然止まる、と訴えることが多いです。
<3つの上室頻拍>
上室頻拍には様々な種類がありますが、以下の3つの頻度が高いです。
①房室回帰性頻拍
②房室結節回帰性頻拍
③心房頻拍
<治療>
・頻拍で苦しい時:息こらえ、顔面を冷水につけるなどで発作を止める
・頻拍予防:飲み薬を飲む
・根治的な治療:カテーテルアブレーションをする
【そもそも頻拍とは?】
心臓が1分間に拍動する回数のことを「心拍数」と言います。
年齢によって適切な心拍数が異なります。(速すぎても遅すぎても、心臓は適切に血液を駆出できません)
<心拍数の正常値>
|
|
覚醒時 (回/分) |
睡眠時 (回/分) |
|
新生児(~1か月) |
100 – 205 |
90 – 160 |
|
乳児(1か月~1歳前) |
100 – 180 |
90 – 160 |
|
幼児 |
98 – 140 |
80 – 120 |
|
就学前小児 |
80 – 120 |
65 – 100 |
|
学童(小学生) |
75 – 118 |
58 – 90 |
|
思春期~成人 |
60 – 100 |
50 – 90 |
PALS 2020より
この正常値を大幅に超えて速いリズムで心臓が拍動することを、頻拍(頻拍性不整脈)と言います。ほとんどの場合、普段は正常な心臓のリズムなのに、何かのきっかけで頻拍が発作的に生じます(なので、頻拍発作と言います)。
なお、運動や発熱、心理的な興奮(怒り、大泣きなど)による一時的な心拍数上昇は洞性頻脈(どうせいひんみゃく)と言い、頻拍とは区別されます。
【頻拍にはどんな種類がある?】
頻拍発作は、上室(心室よりも上)が由来のもの(上室頻拍)と、心室が由来(心室頻拍)に分類されます。更に上室頻拍は房室回帰性頻拍(ぼうしつかいきせいひんぱく)、房室結節回帰性頻拍(ぼうしつけっせつかいきせいひんぱく)、心房頻拍の3つに大別されます。
頻拍発作中に心電図を記録することが出来れば頻拍発作の種類が分かりますが、実際には記録できないことも多く、原因不明の頻拍発作として外来で経過を見ている人もいます。

難しい言葉が多すぎて、ついていける自信が全くありません。

お子さんが該当する病気だけを理解していればそれでOKですよ。
単に「上室頻拍」と言われている場合は、この後の細かな病気の説明は読み飛ばして、【どんな症状がおこる?】に進んでくださいね。
【房室回帰性頻拍とは?】
房室回帰性頻拍は、WPW症候群という病気が背景にある人に見られる頻拍発作です。
WPW症候群のページへ
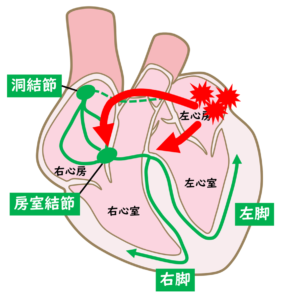
正常の心臓では、心房と心室の間は電気的に隔絶されていて、房室結節という部分だけでつながっています。ところが、心房と心室の間に、余計な電気の抜け道(副伝導路、あるいはKent束)があることがあり、この抜け道を持っている病気をWPW症候群と言います。大半の場合、普段は全く症状がなく、元気に日常生活を過ごしています。(頻拍の生じていない普段の心電図でも異常を認めるため、それがきっかけで診断されることもあります。)しかし、何らかのきっかけで副伝導路を逆向きに電気が流れると、副伝導路→心房→房室結節→心室→副伝導路…と電気が高速で通過する回路が出来てしまいます。
その結果、1分間に200回を超えるような速い心拍数の頻拍発作が生じます。突然発症して、突然停止する(秒単位で開始と停止が分かる)というのが特徴です。
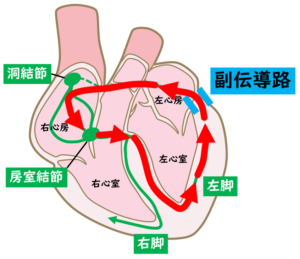
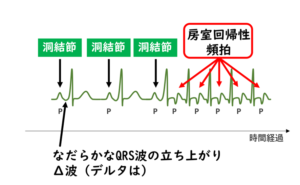
【房室結節回帰性頻拍とは?】
房室結節とその近傍で、心臓の中の電線(刺激伝導路)が輪っかのような形になっている人がいます。普段は輪っかの上から下に向かって同時に電気が流れ、心臓のリズムは全く問題なく、無症状で過ごしています。ところが、何かのきっかけでこの輪っか状の刺激伝導路の中を電気がグルグルと回ってしまうことがあります。高速で回る電気の刺激が高頻度に心室に伝わるため、やはり心拍数の速い頻拍発作が生じます。突然発症して、突然停止する(秒単位で開始と停止が分かる)というのが特徴です。
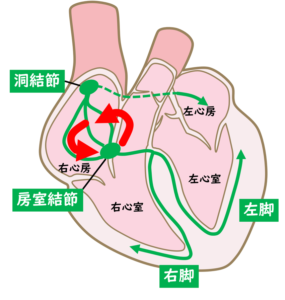
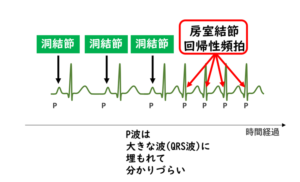
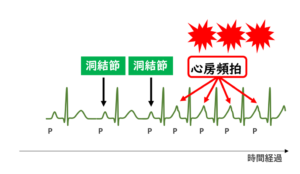
【心房頻拍とは?】
心房の中に「あわてんぼうさん」がいて、本来のリズムより早いタイミングで心臓全体に刺激を送り続けることで生じます。上室期外収縮が連続しているもの、と言い換えることもできます。
心拍数の速い頻拍発作が生じますが、上述の房室回帰性頻拍・房室結節回帰性頻拍とは異なり、心拍数が速くなったり遅くなったりすることがあり、そのため発症や停止がはっきりしないこともあります。
【上室期外収縮ではどんな症状がおこる?】
・頻拍発作の際には、胸がドキドキする症状を訴えます(動悸)。他にも、のどの奥がモヤモヤする感じ、胸が痛い感じとして自覚することもありますし、何も感じないこともあります。あまりに心拍数が高すぎて血液をうまく駆出できない場合は、顔色が悪くなる、だるくて体に力が入らない、手足が冷たくなる、哺乳不良や食欲不振、嘔吐、などの症状がみられることもあります。小さいお子さんは体の不調を訴えることが出来ないため重症になるまで発見されないことがあります。
・特に房室回帰性頻拍、房室結節回帰性頻拍は突然発症、突然停止しますので、秒単位でいつからいつまで頻拍発作があったのかわかることが多いです。
・長時間上室性頻拍が持続している場合は、心臓の筋肉が疲れ果ててしまい、十分に動けない状態になってしまうことがあります(頻拍誘発性心筋症といいます)。その場合、慢性的に特に体を動かした時に疲れやすい、息切れがする、手足が冷たい、顔色が悪い、などの症状がみられることがります。
・更に、房室回帰性頻拍がある場合は、他に心室内同期不全による心機能低下、心房細動出現時の偽牲心室頻拍などにも注意が必要です。
- 詳しくは、WPW症候群のページへ
【どんな検査をする?】
<12誘導心電図>
実際に来院した時には、不整脈がおさまってしまっていることが多いです。そのため、普段の心電図に異常がないかを確認します。WPW症候群が確認できた場合は、高い確率で動悸の原因は房室回帰性頻拍であると考えられます。
<胸部レントゲン写真>
心臓の大きさ、形や、肺に異常がないかを確認します。
<心エコー>
生まれつきの心臓や血管の形の異常がある病気(先天性心疾患)がないか、頻拍誘発性心筋症によって心臓の動きが悪くなっていないか、などを確認します。
また、WPW症候群では心室内同期不全の有無、僧帽弁逸脱、肥大型心筋症の有無なども確認します。
<ホルター心電図>
不整脈の有無を、24時間観察します。検査中に頻拍発作が出現すれば、何の不整脈なのか確認することが出来ます。
<運動負荷心電図>
運動負荷によって不整脈が検出されないかどうか確認します。
【頻拍発作が生じた時の対処法はありますか?】
<脈をとって心拍数を数える(検脈)>
1分間に心臓が収縮する回数を「心拍数」と言います。もし本当の頻拍発作であれば、上述の<心拍数の正常値>を大幅に超える心拍数になっている可能性があります。
本当に頻拍発作かどうか確認するために、余裕があれば脈を計りましょう。親指の付け根のあたりの動脈(橈骨動脈、とうこつどうみゃく)を反対の手の指(あるいは保護者の指)で触れて脈拍を計ります。多くの場合、心臓が1回収縮するごとに橈骨動脈は1回脈打ちます。15秒間の脈の数を数えて4倍すると、1分間のおおよその心拍数が分かります。
小さなお子さんで脈を触れるのが難しい場合は、脚の付け根や上腕(二の腕)の動脈を探したりしますが、それでも難しい場合は胸に耳を当てて直接心臓の音を聞きます(ただし、心臓が1回収縮する間に心臓の音は2回鳴りますので、注意が必要です。「トカトカトカトカ」と速いリズムの音が聞こえることが多いですが、「トカ」で1セット、これが1分間に何回あるか数えると心拍数がわかります)。
いずれの方法でも、普段から脈をとる練習をしておくといざという時に落ち着いて脈を計ることが出来ます。
<頻拍発作を止める>
頻拍発作を止めるように促す方法があります。
・息こらえをする
(息こらえから一気にリラックスして息を大きく吐く瞬間に不整脈は止まりやすいです)
・顔面に冷たい水をかける
・もし準備できるのであれば、洗面器などに水を張ってそこに顔を付けて息こらえをしてみましょう。自宅でできる発作停止方法として非常に有効です。
その他にも、冷たい水を飲んだり、氷をなめたりするのが有効なこともあります。
<頻拍発作を止められず苦しい時は急いで病院を受診する>
どうしても発作が止められず、苦しくて我慢できない場合は医療機関を受診しましょう。病院到着時も発作が続いている場合は、心電図を行うことで診断を確定することが出来るかもしれません。
【病院で行う治療法】
<飲み薬>
・頻拍発作予防のためには、β遮断薬(プロプラノロールなど)を用いることが多いです。
・Δ波が見られるWPW症候群の場合は、フレカイニドやプロパノフェンなど他の薬を使用することもあります。
<カテーテルアブレーション>
こどもの場合は、飲み薬でも頻拍発作が予防できず、日常生活に異常が生じたり、普段の心臓の動き自体に異常が生じる場合、WPW症候群で心室内同期不全が強い時などに検討します。
脚の付け根の血管からカテーテルという細い管を入れて、心臓の中に到達させ、不整脈の原因となっている部分を焼灼・あるいは冷凍することで頻拍発作が生じないようにします。
中学生以上であれば比較的安全に治療が可能になりますが、必要であれば小さなお子さんでもおこないます。(年齢によって、治療できる施設が異なります)
【運動制限は必要ですか?通院間隔はどれくらいですか?】
「2016年版学校心臓検診のガイドライン」には、以下の記載があります。
i 運動で誘発されない場合
(1) 持続時間が短く,自覚症状がない,あるいはきわめて軽く,心収縮能低下がない場合:E可(観察間隔:6ヵ月~1年)
(2) 持続時間が長いが自覚症状や心収縮能低下を伴わない場合:E禁またはE可(観察間隔:6ヵ月~1年)
(3) 持続時間が長く,自覚症状もしくは心収縮能低下を伴う場合
① 薬物治療が有効で自覚症状や心収縮能低下が消失した場合:D,E禁またはE可(観察間隔:1~6ヵ月)
② 薬物治療が有効でない場合:BまたはC(観察間隔:必要に応じて)
(4) 高周波カテーテルアブレーションで,合併症なく根治した場合:E可または管理不要(観察間隔:1~3年)
ii 運動で誘発される場合
(1) 誘発された頻拍の心室拍数が少なく,短時間に消失する場合:E禁(観察間隔:3~6ヵ月).数連発にとどまる場合:E可(観察間隔:6ヵ月~1年)
(2) 運動負荷により持続する頻拍が誘発される場合:DまたはE禁(観察間隔:1~6ヵ月)
(3) 薬物治療が有効な場合:D,E禁またはE可(観察間隔:1~6ヵ月)
(4) 薬物治療が有効でないが,心収縮能低下や自覚症状がない場合:DまたはE禁(観察間隔:1~6ヵ月)
(5) 薬物治療が有効でなく,心収縮能低下や自覚症状がある場合:BまたはC(観察間隔:必要に応じて)
(6) 高周波カテーテルアブレーションで,合併症なく根治した場合:E可(観察間隔:1~3年)または管理不要
(7) 他の不整脈が誘発される場合はその不整脈の項目を参照する.
かなり複雑ですので、具体的な方針については医師にお問い合わせください。
また、運動制限については、運動制限のページを参照ください

苦しい時の対処法を教えてもらえて安心しました。

上室頻拍は、基本的に定期通院が必要な病気です。
お困りのことがあったらいつでもご相談下さい。
【参考にしたガイドライン】
小児不整脈の診断・治療ガイドライン
https://jspccs.jp/wp-content/uploads/guideline_cure.pdf
2016年版学校心臓検診のガイドライン
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2016_sumitomo_h.pdf
2020年改訂版不整脈薬物治療ガイドライン
http://www.j-circ.or.jp/cms/wp-content/uploads/2020/01/JCS2020_Ono.pdf










